Introduction : Les manifestations ophtalmologiques de la tuberculose sont très variées. Presque tous les éléments du globe et de l’orbite peuvent en être atteints. Le but de ce travail a été de rapporter les différents aspects cliniques de la tuberculose oculaire à travers une série de six cas et une revue de la littérature. Matériel et méthodes : Il s’agissait d’une étude rétrospective ayant porté sur six cas de tuberculose oculaire. Le diagnostic était retenu sur un faisceau d’arguments cliniques, biologiques et radiologiques. Il était considéré comme certain en présence d’une preuve bactériologique ou histologique à partir d’un prélèvement oculaire ou orbitaire. Résultats : La tuberculose oculaire s’est révélée par les manifestations oculaires suivantes : Choroïdite multifocale, tuberculome choroïdien, nodule palpébral, neurorétinite, vascularite rétinienne et sclérite. Le diagnostic de tuberculose oculaire était présumé chez quatre patients et certain chez deux cas. L’évolution sous traitement était favorable chez tous nos patients. Conclusion : Savoir évoquer l’étiologie tuberculeuse devant toute inflammation oculaire et orbitaire même atypique est requis vu le grand polymorphisme de ses tableaux cliniques.
Introduction: Ocular manifestations of tuberculosis are varied. The disease may affect all ocular and orbital tissues. We report six cases of ocular tuberculosis and discuss clinical and therapeutic features of this disease through a literature review. Material and methods: It was a retrospective study of six cases of ocular tuberculosis. The diagnosis of tuberculosis was based on clinical, biological and radiological signs. A positive culture for Mycobacterium tuberculosis or positive biopsy confirmed the diagnosis. Results: The ocular manifestations of tuberculosis in our patients included multifocal choroiditis, choroidal tuberculoma, eyelid mass, neuroretinitis, retinal vasculitis and scleritis. Caseous granuloma was identified in biopsies in two patients with scleritis and eyelid lump. Outcomes were favorable in all patients. Conclusion: It is mandatory to evoke the diagnosis of tuberculosis in any ocular or orbital inflammation, because of its clinical polymorphism.
La tuberculose est une maladie infectieuse systémique due au Mycobacterium Tuberculosis, qui se transmet principalement par voie aérienne [1]. C’est la première cause de mortalité et de morbidité infectieuse dans les pays en voie de développement où elle sévit à l’état endémique. Une recrudescence nette de cette affection dans les pays industrialisés est enregistrée en parallèle avec l’augmentation des cas d’infection par le VIH [2]. La tuberculose affecte principalement les poumons. Cependant, l’atteinte oculaire n’est pas rare [3]. Celle-ci se manifeste le plus souvent par une uvéite postérieure. D’autres manifestations oculaires plus rares et non spécifiques peuvent réaliser divers tableaux cliniques. Ces caractéristiques cliniques de la tuberculose oculaire sont à l’origine de sa difficulté diagnostique [4].

L’objectif de cette étude est d’analyser les différents aspects cliniques, thérapeutiques et pronostiques de la tuberculose oculaire.
Il s’agit d’une étude rétrospective descriptive portant sur 6 patients ayant présenté différentes manifestations ophtalmologiques de la tuberculose oculaire, entre 2010 et 2015 au service d’ophtalmologie « C » de l’institut Hedi Raies de Tunis, Tunisie. Le diagnostic de tuberculose oculaire présumée n’a été retenu, chez ces patients, qu’après avoir éliminé systématiquement les autres étiologies infectieuses ou inflammatoires, systémiques ou locales, pouvant être à l’origines de ces atteintes oculaires.

Ainsi, tous les patients ont fait l’objet d’un bilan étiologique comportant un interrogatoire minutieux, un examen ophtalmologique complet bilatéral et comparatif avec examen des paupières et des annexes, examen biomicroscopique du segment antérieur avec recherche de signes de kératite interstitielle ou d’uvéite antérieure, une mesure de l’acuité visuelle, une mesure de la pression intraoculaire, et un examen du fond d’œil. En présence de lésions au niveau du segment postérieure, nous avons systématiquement complété par la réalisation d’une angiographie à la fluorescéine, une angiographie au vert d’indocyanine et une tomographie par cohérence optique. Le bilan étiologique a été complété un examen clinique général avec revue de tous les systèmes et un bilan clinico-biologique de première intention, en collaboration avec un interniste : Numération de la formule sanguine, VS et CRP à la recherche d’un syndrome inflammatoire, une sérologie TPHA-VDRL afin d’éliminer une syphilis oculaire, une intradermoréaction (IDR) à la tuberculine (5 UI), une radiographie du thorax , un dosage de l’enzyme de conversion de l’angiotensine et un bilan phosphocalcique à la recherche d’une sarcoïdose ou d’une tuberculose. Si ce premier bilan s’avérait négatif un bilan plus approfondi a été indiqué selon l’orientation diagnostique. Au terme de ce bilan étiologique et après avoir vérifié l’absence d’une autre cause pouvant expliquer ces manifestations, nous avons retenu le diagnostic de tuberculose oculaire présumée chez nos patients si le bilan pneumologique démontrait une tuberculose active avec une recherche positive des bacilles alcoolorésistants (BAAR) par l’examen microscopique et la culture des expectorations et en présences de lésions évocatrices de tuberculose à la radiographie ou tomodensitométrie thoracique. Nous avons également considéré le diagnostic de tuberculose oculaire présumée, en présence au bilan d’élément en faveur d’une tuberculose latente : une intra-dermo réaction (IDR) supérieure à 15 mm et/ou un test de Quantiferon positif et/ou des séquelles pulmonaires au thorax. Nous avons aussi posé le diagnostic de tuberculose oculaire présumée lorsqu’une réponse clinique favorable au traitement antituberculeux a été mise en évidence.
Le diagnostic de tuberculose oculaire a été considéré comme certain si une détection directe du génome de M. Tuberculosis par l’amplification génique par la polymerase chain reaction (PCR) sur prélèvement d’humeur aqueuse ou en cas de preuve histologique de granulome gigantocellulaire avec nécrose caséeuse à partir d’une biopsie d’une lésion oculaire ou orbitaire accessible à la biopsie. Sur le plan thérapeutique tous nos patients ont été traités par une quadrithérapie associant l’isoniazid, rifampicine, pyrazinamide et éthambutol pendant deux mois, suivie par une bithérapie constituée par l’isoniazide et la rifampicine pendant quatre mois. En cas d’atteinte oculaire dans le segment postérieur, nous avons systématiquement introduit une corticothérapie par voie générale à la dose de 1 mg/Kg/j de quelques semaines suivie par une dégression progressive de la posologie selon l’évolution clinique.

Notre série était composée de quatre femmes et deux hommes. La moyenne d’âge au moment du diagnostic était de 39 ans, avec des extrêmes variant entre 15 et 67 ans. La notion de contage tuberculeux a été retrouvée chez seulement deux cas. Aucun de nos patients n’avait présenté un état d’immunodépression, notamment, lié à la présence d’un antécédent de néoplasie systémique, de séropositivité pour le VIH, de diabète ou de prise de traitement immunosuppresseur. Les symptômes inauguraux étaient une baisse d’acuité visuelle chez 4 cas avec une valeur moyenne de la meilleure acuité visuelle corrigée à de 2/10, une douleur oculaire intense associée à une rougeur oculaire localisée a été notée chez un cas et une tuméfaction palpébrale indolore représentait le motif de consultation d’un patient. Les caractéristiques cliniques des atteintes ophtalmologiques sont résumées (Tableau 1).
| Cas | Age/sexe (ans) | Manifestations oculaires | Diagnostic positif | Traitement | Evolution |
|---|---|---|---|---|---|
| 1 | 24/F | Choroidite multifocale | Quantiferon/ Radio thorax | Quadruple thérapie + Corticothérapie | Lésions cicatricielles / Absence de foyers récents |
| 2 | 29/F | Tuberculome | Quantiféron+/ Radio thorax/ BAAR dans crachats | Quadruple thérapie + Corticothérapie | Hépatotoxicité/ Arrêt du traitement standard puis modification du protocole ATT |
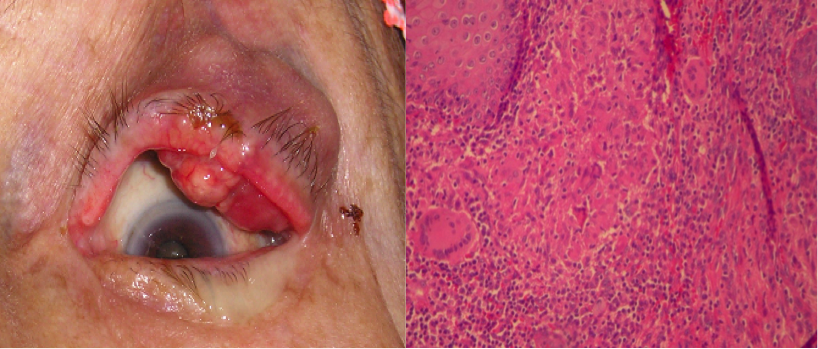
| 3 | 67/F | Nodule palpébral | Biopsie granulome+ nécrose caséeuse | Quadruple thérapie +Chirurgie | Bonne |
| 4 | 15/H | Neurorétinite | PCR (HA) : Génome de BK | Quadruple thérapie + CT | Bonne |
| 5 | 58A/F | Vascularite (périphlébite occlusive) | Radio thorax : Quantiféron | Quadruple thérapie + CT | Bonne |
| 6 | 45/H | Sclérite | IDR+ Biopsie | Quadruple thérapie + CT | Bonne |
La répartition des diagnostics cliniques était la suivante :
Choroïdite multifocale (Figure 1), tuberculome choroïdien (Figure 2), nodule palpébral (Figure 3), neurorétinite (Figure 4), vascularite rétinienne à type de périphlébite occlusive (Figure 5) et sclérite (Figure 6). Le diagnostic de tuberculose oculaire était présumé chez 4 patients présentant une atteinte choroïdienne ou rétinienne, en présence d’un test au Quantiferon positif. La mise en évidence de BAAR n’était positive que chez le patient présentant une neurorétinite. Le diagnostic de tuberculose était confirmé par la mise en évidence du granulome caséeux après biopsie du nodule palpébrale chez un cas et biopsie de l’infiltration épiscléral chez un autre cas. Au cours du suivi post-thérapeutique, une absence de récidive des lésions a été constatée chez les patients atteints de sclérite, de nodule palpébral et de neurorétinite après un recul moyen de suivi de 18 mois. Une stabilisation des lésions choroïdiennes avec absence d’apparition de nouveaux foyers actifs, a été notée chez les deux patients atteints de choroïdite multifocale et de vascularite rétinienne. Nous avons enregistré la survenue d’une cytolyse hépatique avec un taux des transaminases à plus de quatre fois la normale, lors du premier mois de traitement, liée à l’isoniazide chez la patiente traitée pour tuberculome choroïdien. Le traitement a été interrompu pendant 10 jours avec vérification du bilan hépatique toutes les 48 heures. Une fois normalisé, un traitement associant Ethambutol, spiyramicine et Moxifloxacine a été entrepis, puis introduction progressive de la rifampicine. L’évolution était marquée par une amélioration clinique après deux mois de traitement qui a été maintenue pendant six mois.

La tuberculose est une maladie infectieuse, due au bacille Mycobacterium tuberculosis, dont la contamination se fait principalement par voie aérienne. La forme pulmonaire est prédominante mais tous les organes peuvent être touchés. L’atteinte oculaire de la tuberculose n’est pas rare [5]. Sa prévalence varie selon les études entre 0,5 et 11,4 % [6, 7]. L’absence d’une association à une atteinte pulmonaire n’exclut pas le diagnostic. Plus de 60% des patients ayant une localisation extra-pulmonaire de tuberculose ne sont pas atteints par une tuberculose pulmonaire [3]. Deux mécanismes ont été invoqués d’être à l’origine de la survenue d’une tuberculose oculaire. Le premier mécanisme est lié à la présence de l’agent pathogène en intra-oculaire. Celui-ci atteint l’œil exceptionnellement par inoculation directe (tuberculose oculaire primaire). Dans la majorité des cas, l’atteinte oculaire se fait par dissémination hématogène (tuberculose oculaire secondaire). Cette invasion bactérienne est à l’origine d’une réaction granulomateuse avec formation des granulomes caséeux. Le deuxième mécanisme fait intervenir une réaction d’hypersensibilité secondaire à la libération antigénique [3]. Cette réaction immunitaire est à l’origine de lésions tissulaires et vasculaires. Certains auteurs considèrent certaines manifestations ophtalmologiques de la tuberculose telles que les vascularites comme étant la résultante de la réaction d’hypersensibilité contre les antigènes mycobactériens. Cette hypothèse est confortée par les cas d’uvéite survenant à la suite d’une vaccination par le BCG [8].

Les manifestations oculaires de la tuberculose sont très polymorphes [9]. Elles sont prédominées par les uvéites postérieures, notamment les choroïdites. Ces uvéites tuberculeuses peuvent prendre la forme d’une uvéite antérieure, intermédiaire, postérieure voire d’une panophtalmie. L’atteinte peut être uni ou bilatérale [9]. L’uvéite antérieure est classiquement granulomateuse, volontiers synéchiante. Cependant elle peut se manifester aussi par une uvéite non granulomateuse ou par une kératouveite antérieure [10]. L’uvéite intermédiaire peut être isolée ou non [10]. Au niveau du segment postérieur, l’uvéite tuberculeuse peut se manifester par une hyalite, une vascularite, une papillite, une neurorétinite, une choroïdite uni ou multifocale [10, 11]. D’autres manifestations oculaires plus rares peuvent révéler une tuberculose. Les atteintes orbito-palpébrales, sont principalement liée à une dissémination par voie hématogène à partir d’un foyer primaire [12]. Au niveau de la paupière, la tuberculose peut se manifester par des nodules simulant un chalazion [13]. Celle-ci prend la forme d’une masse pseudo-tumorale lorsque l’atteinte intéresse l’orbite ou la glande lacrymale [12]. L’atteinte de la surface oculaire est également considérée comme une manifestation atypique de la tuberculose oculaire. Elle peut revêtir différentes formes, comme un nodule conjonctival, ulcère conjonctival, kérato-conjonctivite phlycténulaire, sclèrite et une épisclèrite [14]. L’atteinte oculaire peut aussi se localiser au niveau de la cornée avec pour conséquence une kératite disciforme. Elle peut également siéger au niveau du nerf optique réalisant divers tableaux d’affection du nerf optique : Papillite, tubercules de la tête du nerf optique, neuropathie optique rétrobulbaire, neuropathie optique compressive, neuropathie optique ischémique antérieure et arachnoïdite optico-chiasmatique [15, 16].
Devant ce grand polymorphisme cliniques, l’absence de spécificité et la difficulté d’obtenir la preuve bactériologique, le diagnostic de tuberculose oculaire demeure un véritable défi [17, 18].
La localisation oculaire de la tuberculose n’est pas rare. Celle-ci peut constituer une circonstance de découverte de la maladie et peut rester isolée sans aucune association avec une atteinte pulmonaire. L’atteinte oculaire est secondaire au pouvoir pathogène des bactéries qui atteignent l’œil par dissémination hématogène ou à la réaction d’hypersensibilité contre les antigènes mycobactériens. Tous les éléments du globe, des annexes et de l’orbite peuvent être impliqués. Il existe un grand polymorphisme de ses manifestations cliniques. La tuberculose oculaire peut revêtir différents aspects posant le problème du diagnostic différentiel et rendant son diagnostic un véritable défi, notamment en l’absence d’un test diagnostique non invasif permettant d’apporter la preuve bactériologique de l’atteinte oculaire. Son diagnostic est, dans la plupart du temps, présumé en se basant sur un faisceau d’argument clinique et biologique. Les tests thérapeutiques ont un intérêt considérable. Le pronostic visuel dépend de l’instauration d’un traitement adapté permettant une stabilisation ou une amélioration visuelle.
- Henderly D, Genstler A, Smith R, Rao N. Changing patterns of uveitis. Am J Ophthalmol. 1987;103:131-6 pubmed
- Zagora S, Symes R, Yeung A, Yates W, Wakefield D, McCluskey P. Etiology and Clinical Features of Ocular Inflammatory Diseases in a Tertiary Referral Centre in Sydney, Australia. Ocul Immunol Inflamm. 2016;:1-8 pubmed
